Supply Chain Frontiers issue #45. Lea todos artículos en este asunto.
Uno de los retos fundamentales en las cadenas de suministro humanitario y sanitario a escala mundial es la caducidad de los productos. La vida útil de éstos comienza en el momento en el que un producto finaliza su proceso de fabricación y, una vez que caduca, el producto pasa a considerarse no apto para utilizarse. Algunos distribuidores han hallado formas de gestionar el problema, pero es necesario llevar a cabo investigaciones adicionales sobre cómo afectan las fechas de caducidad al suministro de medicinas.
La caducidad de los productos tiene importantes impactos. En esta estructura de recursos limitados, las pérdidas financieras que se producen representan recursos y medicinas no disponibles para hacer frente a las necesidades y, en última instancia, que los pacientes no tengan acceso a un tratamiento que necesitan desesperadamente. La mayor parte de las caducidades y de eliminación de productos tiene lugar al final de la cadena de suministro, dentro del país, donde la caducidad se encuentra actualmente en niveles inaceptables en todas las etapas (OMS, 2010). Los datos empíricos apuntan que la caducidad también es un tema importante en las cadenas de suministro humanitario; por ejemplo, los prolongados plazos de espera durante la reacción al tsunami de 2004 provocaron que el 6,5% de los productos caducaran nada más llegar y que el 67% lo hiciera en menos de un año (Bero et al., 2010).
La vida útil varía en función de los productos, e incluso de su presentación: mientras que la caducidad de muchos productos farmacéuticos oscila entre los tres y los cinco años, las vacunas suelen durar 12 meses o menos, y los suministros de laboratorio entre 6 y 24 meses. Las organizaciones humanitarias suelen especificar la vida útil restante necesaria en el momento del envío por parte del fabricante, y también al país de utilización. Estos países pueden tener requisitos adicionales; una norma general para productos utilizados en sistemas de sanidad pública en países en vías de desarrollo es que, al menos, aún quede un 60 – 80% de la vida útil de dicho producto cuando éste entre en el país.
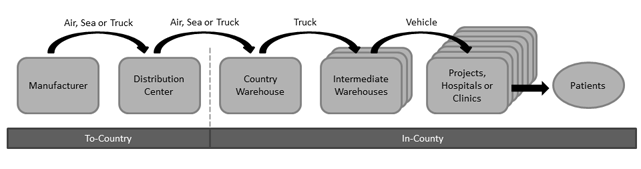
Tal y como se muestra más abajo, en la cadena de suministro habitual, el producto va desde el fabricante a un centro de distribución (CD) en Europa, Estados Unidos o la región en la que vaya a utilizarse. Por ejemplo, la organización no gubernamental internacional (ONG) MSF envía la mayor parte de las medicinas a través de CD europeos. Por otro lado, SCMS, con sede en EE.UU., suministra medicinas contra el VIH/SIDA a 14 países africanos a partir de CD regionales en la propia África. Una vez en el país, el producto suele depositarse en un almacén central cerca de la capital; posteriormente, dicho producto podrá pasar por diferentes almacenes intermedios hasta llegar a sus puntos de utilización: ubicaciones en las que se desarrollen proyectos, clínicas u hospitales.
MSF Supply, uno de los centros de distribución de MSF con sede en Europa, gestiona la vida útil solicitando a los fabricantes artículos con una vida útil más corta con una mayor frecuencia, y solicitando a los proyectos nacionales que soliciten estos artículos también con mayor frecuencia. A la hora de seleccionar medicinas para proceder a su envío, utilizan una política de «primero que caduca, primero que sale» (FEFO, por sus sigas en inglés). Para la formación de conjuntos que contienen muchos artículos, utilizan una política de «último que caduca, último que sale» (LEFO[1], por sus siglas en inglés).
La evolución continua de los programas y tratamientos sanitarios contribuyen a la caducidad. En el caso de programas sanitarios a gran escala, como el VIH/SIDA, la tuberculosis o la malaria, los cambios en los protocolos de tratamiento a nivel nacional y la selección de medicamentos son frecuentes y, por otra parte, tienen un gran impacto sobre la demanda, lo cual hace que ésta esté rodeada de incertidumbre. Además, cuando se introducen nuevos programas y enfoques, el calendario de ampliación y de respuesta por parte de los médicos y los pacientes puede no ser como se ha previsto. Por último, es posible que se necesite un alto nivel de existencias de preparación para emergencias para así poder dar respuesta, aunque dichas existencias estarán sujetas a una caducidad.
Una causa importante de caducidad en la cadena de suministro es el exceso de oferta derivado del desajuste entre la oferta y la demanda. Esto puede darse en un incidente de grandes dimensiones cuando no se comunican los cambios en el programa; por ejemplo, si los cambios en el régimen de tratamiento del VIH/SIDA no son rápidos y se comunican de forma eficaz, es posible que se soliciten productos innecesarios que no vayan a utilizarse nunca.
Para poder gestionar correctamente el vencimiento a nivel de cada país, los pedidos y las entregas deberán funcionar a través de la totalidad del sistema público de salud, que puede incluir varios almacenes intermedios y muchos puntos de uso. En los países menos adelantados, estos sistemas son débiles y están fragmentados, las funciones para ajustar la oferta y la demanda, como la predicción, la cuantificación y el abastecimiento, pueden adolecer todas de esta debilidad. Un error en estas funciones puede desembocar en más productos de los que vayan a consumirse antes de su caducidad, especialmente cuando los transportes prolongados y la entrega esporádica comprometen la vida útil del producto que vaya a llegar. Con frecuencia, el resultado suele traducirse en multitud de productos caducados en cientos de clínicas y almacenes de todo el país.
Una segunda causa de caducidad es la falta de una buena gestión de almacenamiento en términos de visibilidad sobre la propia caducidad y en lo que respecta al cumplimiento de la política de demanda FEFO, lo cual también es consecuencia de la debilidad de los sistemas nacionales, especialmente en lo que respecta a recursos humanos y a sistemas de información. Actualmente, la caducidad está gestionada a través de informes periódicos elaborados a mano en los que se detallan productos que caducarán en los próximos seis meses. No obstante, este nivel de planificación ha demostrado ser insuficiente.
Si se piensa en este problema complejo, los académicos tienen la oportunidad de colaborar a través de su investigación sobre cuestiones específicas. ¿Cuál es el nivel adecuado de caducidad? ¿Cómo debería medirse la caducidad? ¿En qué medida debería «asignarse» la vida útil al tránsito, al tiempo pasado en el almacén de un distribuidor en Europa y a la recepción, al transporte, al almacenamiento y al uso dentro del propio país? ¿Cómo debería reflejarse la vida útil en las decisiones relativas al diseño de la cadena de suministro, como la frecuencia de pedidos para los países y el modo de transporte? Finalmente, ¿cómo pueden reforzarse las prestaciones del sistema de salud pública?
Este artículo ha sido elaborado por Natalie Privett y Laura Rock Kopczak, Zaragoza Logistics Center, Zaragoza, España. Dos de los proyectos actuales de investigación del Zaragoza Logistics Center abordan el tema de la caducidad. Un proyecto con financiación de la UE analiza la visibilidad de la cadena de suministro y un proyecto con MSF Supply investiga la previsión de la demanda, incluyendo la previsión relativa a los productos con una vida útil corta. Para más información sobre la investigación descrita, póngase en contacto con las autoras.
Referencias: Bero, L.; Carson, B.; Moller, H.; y Hill, S., 2010. To give is better than to receive: Compliance with WHO guidelines for drug donations during 2000–2008. Boletín de la Organización Mundial de la Salud, número 88, págs. 922–929.
OMS, 2010. Mapa de los sistemas de abastecimiento y suministro de los socios relacionados con productos médicos, Nigeria: Ministerio Federal de Sanidad.
[1] Por las iniciales, debería ser «LELO».